09/08/2023
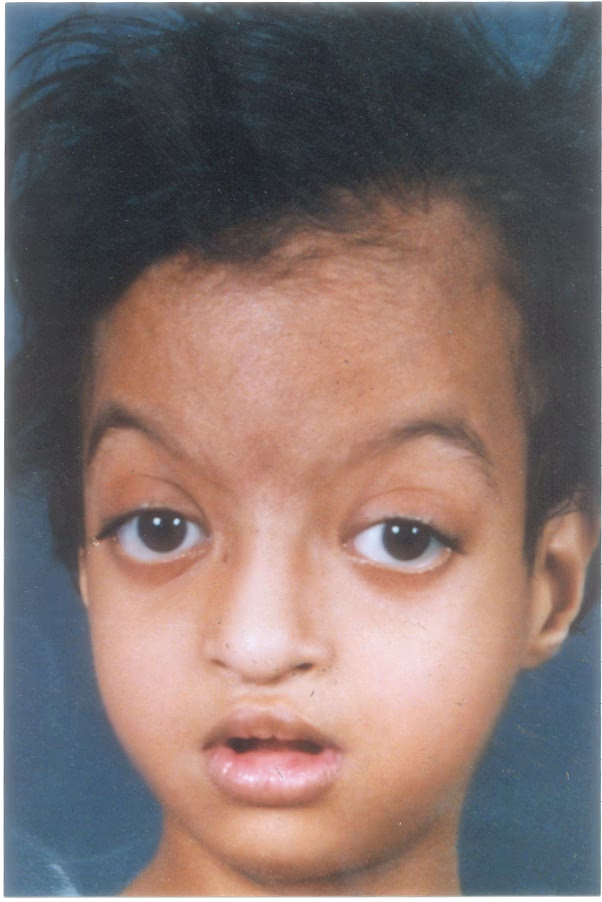
El síndrome de Kabuki, inicialmente conocido como síndrome de maquillaje Kabuki, es una condición genética poco frecuente que se caracteriza por una serie de anomalías congénitas múltiples y retraso en el desarrollo. Fue descrito por primera vez de manera simultánea en el año 1981 por dos equipos de autores japoneses: Niikawa y sus colaboradores, y Kuroki y su equipo. El nombre del síndrome, propuesto por Niikawa, deriva de la similitud de los rasgos faciales de los niños afectados con el maquillaje distintivo utilizado por los actores del teatro tradicional japonés Kabuki, particularmente en el aspecto de la eversión del borde inferior externo de los párpados, que es una característica muy llamativa.
Aunque fue descrito inicialmente en Japón, donde se presenta con una frecuencia estimada de 1 de cada 32,000 recién nacidos vivos, el síndrome de Kabuki se diagnostica cada vez más en diversas partes del mundo. Se han reportado casos en España, Arabia Saudita, Australia, Ecuador, Brasil, el norte de Europa, Nueva Zelanda e incluso México. A pesar de su rareza, el aumento de diagnósticos fuera de Japón sugiere que el número real de personas afectadas podría ser mayor debido a un posible subdiagnóstico.
¿Qué Causa Realmente el Síndrome de Kabuki?
La causa exacta del Síndrome de Kabuki ha sido objeto de investigación durante años y, aunque se han identificado algunos factores genéticos clave, en muchos casos sigue siendo desconocida. Inicialmente, se especuló con diversos patrones de herencia, incluyendo autosómica dominante, recesiva ligada al cromosoma X, e incluso se asoció con anomalías citogenéticas variadas. Estos hallazgos, sumados a la naturaleza multisistémica de la afección, llevaron a la hipótesis de que el síndrome podría ser causado por una microduplicación que afectara a varios genes o por un único gen regulador de múltiples procesos.
Actualmente, se sabe que la causa más común del síndrome de Kabuki es una mutación en el gen KMT2D (anteriormente conocido como MLL2). Este gen está involucrado en la modificación de histonas, procesos cruciales para la regulación de la expresión génica. Las personas tienen dos copias de este gen, y el síndrome de Kabuki ocurre cuando solo una de ellas presenta una alteración. Este patrón se describe como herencia autosómica dominante. Sin embargo, es importante destacar que en la gran mayoría de los niños con síndrome de Kabuki, esta mutación genética ocurre de novo, es decir, como un cambio genético nuevo que no ha sido heredado de los padres. En un porcentaje menor de casos, se han identificado cambios en un segundo gen, KDM6A, como causa menos frecuente del síndrome.
Un estudio publicado en 2003 por el Dr. Milunsky y colaboradores identificó una duplicación submicroscópica en la porción 8p 22-23 del cromosoma 8 en algunos pacientes. A pesar de estos avances, la etiología específica sigue sin conocerse en una parte de los casos. La mayoría de los casos descritos son de tipo esporádico, sin una clara predilección por sexo o relación con la edad materna. Sin embargo, se han documentado algunas familias con un patrón de herencia autosómica dominante de expresión variable, lo que significa que la severidad de los síntomas puede variar incluso dentro de la misma familia.
Características Distintivas: Más Allá del Rostro
Los rasgos faciales característicos son, sin duda, el signo más distintivo y consistente del síndrome de Kabuki, presentes en el 100% de los casos reportados. Estos rasgos son clave para la sospecha diagnóstica temprana y son los que le dan el nombre al síndrome por su parecido con el maquillaje del teatro Kabuki. Incluyen:
- Cejas arqueadas, a menudo con una menor densidad de vello en el tercio lateral.
- Pestañas largas.
- Fisuras palpebrales elongadas (los ojos parecen más grandes o alargados horizontalmente).
- Eversión del tercio externo del párpado inferior (euriblefarón), lo que le da al ojo un aspecto peculiar y es una de las características más llamativas.
- Raíz nasal ancha con una punta nasal deprimida o aplanada.
- Alas nasales levemente hipoplásicas.
- Boca pequeña con un labio superior que puede tener forma de "V" invertida.
- Paladar ojival (alto y estrecho) o, en algunos casos, paladar hendido.
- Micrognatia (mandíbula pequeña).
- Pabellones auriculares grandes, a menudo prominentes y con pliegues anormales, y de implantación baja.
- Implantación baja del cabello, tanto en la región frontal como occipital.
Además de los rasgos faciales, el síndrome de Kabuki afecta múltiples sistemas corporales. Las anormalidades esqueléticas son muy comunes (presentes en aproximadamente el 92% de los casos). Estas pueden incluir deformidades en la columna vertebral, como escoliosis, braquidactilia (dedos cortos, especialmente el quinto dedo), y problemas en las articulaciones de la cadera y las rodillas. La talla baja es otra característica frecuente, reportada en cerca del 83% de los pacientes.
Los dermatoglifos, es decir, los patrones de las huellas dactilares y de las palmas de las manos, también suelen presentar anomalías distintivas en aproximadamente el 93% de los casos. Esto incluye la presencia de almohadillas fetales prominentes en la punta de los dedos, que normalmente desaparecen antes del nacimiento en la población general, e un incremento en el patrón de asa cubital e hipotenar.
El retraso psicomotor y la discapacidad intelectual son manifestaciones casi constantes, afectando a cerca del 92% de los pacientes, con grados que varían de leve a severo. Otros problemas neurológicos pueden incluir convulsiones, microcefalia (cabeza inusualmente pequeña) e hipotonía (tono muscular débil).
La Importancia de la Evaluación Oftalmológica
Como se mencionó, las manifestaciones oftalmológicas están presentes en el 100% de los pacientes con síndrome de Kabuki, lo que subraya la importancia crucial de una evaluación oftalmológica detallada para el diagnóstico y manejo de esta condición. Más allá de las características faciales que afectan la apariencia de los ojos (cejas arqueadas, pestañas largas, fisuras palpebrales elongadas y eversión del párpado inferior), existen otras anomalías oculares que requieren atención médica.
Entre las manifestaciones oftalmológicas menos frecuentes pero significativas se encuentran:
- Microftalmía (ojos inusualmente pequeños).
- Coloboma (un defecto en alguna estructura del ojo, que puede afectar el párpado, el iris, la retina, etc.).
- Miopía (dificultad para ver objetos lejanos).
- Ptosis (caída del párpado superior).
- Estrabismo (ojos que no miran en la misma dirección), siendo las endotropias (ojos desviados hacia adentro) particularmente comunes.
- Escleróticas azules (el blanco del ojo tiene un tinte azulado).
- Opacidades corneales (nubosidad en la córnea).
- Síndrome de Marcus Gunn (también conocido como ptosis de Marcus Gunn o fenómeno de guiño-mandibular), una condición rara en la que el párpado afectado se eleva involuntariamente al mover la mandíbula (como masticar o abrir la boca ampliamente).
- Depósitos maculares amarillos.
Estudios más recientes han intentado cuantificar la frecuencia de estas manifestaciones. Por ejemplo, una revisión encontró que la fisura palpebral elongada estaba presente en el 99% de los casos, las cejas arqueadas en el 85% y la ptosis en el 50%. Las escleras azules se reportaron en el 31% y el coloboma de párpado en el 27%. La presencia de Marcus Gunn, aunque rara, ha sido documentada y resulta interesante su asociación.
La presencia de depósitos maculares amarillos, aunque poco común, puede ser relevante para el diagnóstico diferencial con otras condiciones raras que comparten características con el síndrome de Kabuki, como el síndrome de Hardikar, que se asocia con anomalías biliares y distrofia retiniana. Por lo tanto, la evaluación oftalmológica no solo ayuda a identificar problemas de visión que requieren tratamiento (como ambliopía o estrabismo) sino que también aporta información crucial para el diagnóstico general del síndrome.
Diagnóstico y Manejo del Síndrome de Kabuki
Dado que no existe un estudio de laboratorio o imagenología que por sí solo confirme el síndrome de Kabuki en todos los casos, el diagnóstico clínico sigue siendo fundamental. Se basa en la identificación de los rasgos distintivos y la presencia de otras anomalías características.
Los criterios diagnósticos principales, establecidos por Niikawa y colaboradores en 1988 y aún vigentes, se centran en la presencia de al menos cuatro de las cinco manifestaciones cardinales:
- Características faciales peculiares (descritas anteriormente, presentes en el 100%).
- Anormalidades esqueléticas (92%).
- Anormalidades de los dermatoglifos (93%).
- Retraso psicomotor moderado (92%).
- Talla baja (83%).
Estudios más recientes confirman estos criterios mayores y añaden criterios menores, como anormalidades viscerales (cardíacas, renales, etc.), desarrollo prematuro de caracteres sexuales secundarios en niñas y susceptibilidad a infecciones.
El diagnóstico genético mediante la búsqueda de mutaciones en los genes KMT2D y KDM6A puede confirmar el diagnóstico clínico en un porcentaje significativo de casos, pero un resultado negativo no descarta el síndrome, ya que la causa puede ser desconocida o debida a mutaciones en otros genes aún no identificados. El cariotipo, que analiza los cromosomas, suele ser normal en pacientes con síndrome de Kabuki.
El manejo del síndrome de Kabuki es complejo y requiere un enfoque multidisciplinario debido a la amplia variedad de sistemas corporales afectados. No existe una cura, por lo que el tratamiento se centra en el manejo de los síntomas y las complicaciones para mejorar la calidad de vida del paciente. Esto puede incluir:
- Tratamiento quirúrgico: Para corregir defectos cardíacos (como coartación de la aorta o comunicaciones interauriculares/interventriculares), paladar hendido, estrabismo severo o criptorquidia.
- Medicamentos: Para controlar convulsiones (epilepsia) o tratar infecciones frecuentes.
- Tratamiento ortopédico: Para manejar la escoliosis y la laxitud articular.
- Tratamiento dental: Para problemas dentales, que son comunes.
- Evaluaciones y tratamientos oftalmológicos regulares: Para abordar problemas de visión, estrabismo, ptosis, etc.
- Terapias de rehabilitación: Fisioterapia para fortalecer músculos, terapia ocupacional para mejorar habilidades motoras finas, terapia del habla para abordar el retraso del lenguaje y dificultades de comunicación.
- Educación especial: Para apoyar el desarrollo cognitivo y las habilidades de aprendizaje.
- Terapia conductual: Para manejar problemas de comportamiento.
- Orientación: Sobre nutrición y manejo del peso, especialmente por el riesgo de obesidad en la adolescencia y adultez.
- Cirugía cosmética: En algunos casos, para corregir rasgos que causan disconformidad, como la eversión palpebral o las orejas prominentes.
Síndrome de Kabuki y Trastorno del Espectro Autista
La coexistencia del síndrome de Kabuki con el Trastorno del Espectro Autista (TEA) es rara, pero ha sido reportada en la literatura médica. Algunos pacientes con síndrome de Kabuki presentan comportamientos y dificultades que caen dentro del espectro autista, como problemas significativos en la comunicación y la interacción social, así como comportamientos estereotipados o intereses restringidos.
Aunque no todos los pacientes con síndrome de Kabuki tienen TEA, la observación de casos en los que ambas condiciones coexisten sugiere una posible conexión o etiología compartida. Se ha planteado que las anomalías cromosómicas que se han asociado con el síndrome de Kabuki en algunos estudios (particularmente en los cromosomas 8, 15 y X) también son frecuentes en individuos con TEA. Esto lleva a la hipótesis de que ciertos genes o vías moleculares podrían estar involucrados en el desarrollo de ambas condiciones, de manera similar a lo que se observa en otros síndromes genéticos como el síndrome de Angelman o Prader-Willi, donde también existe una mayor prevalencia de TEA.
La investigación sobre la relación entre el síndrome de Kabuki y el TEA, especialmente a través del análisis genético en pacientes con ambas condiciones, podría arrojar luz sobre los complejos mecanismos genéticos que subyacen al TEA. Identificar estas posibles conexiones genéticas podría, a largo plazo, abrir nuevas vías para comprender la etiología del autismo y, potencialmente, desarrollar enfoques de tratamiento más dirigidos, como las estrategias basadas en la lectura del codón de parada en mutaciones específicas del gen KMT2D que se están investigando para otras enfermedades genéticas.
Pronóstico y Calidad de Vida
Afortunadamente, las personas con síndrome de Kabuki suelen tener una esperanza de vida normal. Los primeros casos descritos en 1981 tienen actualmente más de 40 años, lo que demuestra que la condición no es inherentemente mortal. Sin embargo, la calidad de vida está significativamente influenciada por la presencia y severidad de las anomalías congénitas y los problemas de salud asociados.
Las personas con síndrome de Kabuki requerirán atención médica continua a lo largo de sus vidas para manejar las diversas complicaciones de salud, como problemas cardíacos, renales, auditivos, visuales y ortopédicos. La discapacidad intelectual y el retraso en el desarrollo también implican la necesidad de apoyo educativo y terapéutico a largo plazo.
Un desafío particular en la adultez puede ser el riesgo de obesidad, que se incrementa en la adolescencia y adultez en algunos individuos con síndrome de Kabuki. El manejo del peso es importante para prevenir problemas de salud adicionales como enfermedades cardiovasculares y diabetes.
Debido a que la mayoría de los estudios y reportes de casos se han centrado en la población pediátrica, aún hay información limitada sobre la evolución a largo plazo y las necesidades específicas de los adultos con síndrome de Kabuki. El seguimiento médico continuo y la investigación sobre las manifestaciones en la adultez son cruciales para mejorar la atención y el apoyo a esta población.
Conclusiones
El síndrome de Kabuki es una condición rara y compleja, caracterizada por un conjunto distintivo de rasgos faciales y una amplia variedad de anomalías multisistémicas. Su diagnóstico se basa fundamentalmente en la evaluación clínica, siendo los rasgos faciales y las manifestaciones oftalmológicas elementos clave para la sospecha. Aunque la causa genética más común es una mutación en el gen KMT2D, en muchos casos la etiología sigue siendo desconocida.
La mayor difusión y conocimiento de este síndrome entre los profesionales de la salud, desde pediatras generales hasta especialistas como genetistas, oftalmólogos, cardiólogos y neurólogos, es esencial para posibilitar un diagnóstico más temprano. Un diagnóstico precoz permite iniciar un manejo multidisciplinario oportuno, abordar las complicaciones de salud de manera efectiva y ofrecer terapias de apoyo que optimicen el desarrollo y mejoren la calidad de vida de los niños y adultos con síndrome de Kabuki.
Aunque la esperanza de vida es normal, el manejo de las múltiples manifestaciones y la necesidad de apoyo continuo hacen que el síndrome de Kabuki sea una condición que requiere atención y seguimiento a largo plazo. La investigación continua sobre sus causas genéticas y las posibles asociaciones con otras condiciones neurodesarrollales, como el TEA, es fundamental para mejorar nuestra comprensión y el manejo futuro de este singular síndrome.
Preguntas Frecuentes sobre el Síndrome de Kabuki
¿Es el síndrome de Kabuki hereditario?
En la mayoría de los casos, el síndrome de Kabuki es causado por una nueva mutación genética (de novo) en el gen KMT2D que no ha sido heredada de los padres. Sin embargo, en un pequeño porcentaje de casos, sí puede ser hereditario, siguiendo un patrón autosómico dominante de expresión variable. El asesoramiento genético es recomendable para las familias afectadas.
¿Cuál es la esperanza de vida de una persona con síndrome de Kabuki?
Las personas con síndrome de Kabuki suelen tener una esperanza de vida normal. Aunque pueden presentar múltiples problemas de salud a lo largo de su vida que requieren manejo médico constante, la condición en sí misma no suele acortar la vida.
¿Existe cura para el síndrome de Kabuki?
Actualmente no existe una cura para el síndrome de Kabuki. El tratamiento se enfoca en manejar los síntomas, tratar las complicaciones médicas y ofrecer terapias de apoyo (físicas, ocupacionales, del habla, educativas) para mejorar el desarrollo y la calidad de vida.
¿Cómo se diagnostica el síndrome de Kabuki?
El diagnóstico se basa principalmente en la evaluación clínica, identificando los rasgos faciales característicos y otras anomalías físicas y del desarrollo. La evaluación oftalmológica es muy importante ya que las manifestaciones oculares están siempre presentes. Las pruebas genéticas para buscar mutaciones en los genes KMT2D y KDM6A pueden confirmar el diagnóstico en muchos casos, pero no en todos.
¿El síndrome de Kabuki es una forma de autismo?
No, el síndrome de Kabuki no es una forma de autismo. Son dos condiciones distintas. Sin embargo, se ha reportado que un pequeño número de personas con síndrome de Kabuki también presentan características o son diagnosticadas con Trastorno del Espectro Autista. La investigación sugiere que podría haber posibles conexiones genéticas o vías biológicas compartidas en algunos casos.
¿Qué tan común es el síndrome de Kabuki?
El síndrome de Kabuki es una condición rara. Se estima que ocurre en aproximadamente 1 de cada 32,000 recién nacidos vivos, aunque se cree que está subdiagnosticado, por lo que podría ser más común de lo que sugieren las estadísticas actuales.
Si quieres conocer otros artículos parecidos a Síndrome de Kabuki: Características y Causas puedes visitar la categoría Maquillaje.

